Parte1: La visión del abogado
La práctica de sedación para tatuajes ha comenzado a adquirir visibilidad en Colombia y otros países, a medida que crece la demanda de diseños extensos y sesiones prolongadas. En Colombia, diversos análisis técnicos han advertido que esta práctica no cuenta con un marco regulatorio específico y que, por tanto, debe enmarcarse dentro de las condiciones de seguridad exigidas para cualquier procedimiento médico ambulatorio, lo que implica entornos que cumplan con los requisitos de habilitación para la prestación de servicios de salud y personal calificado.
El auge de los tatuajes y el debate sobre la sedación
Cada vez son más comunes los tatuajes de gran tamaño que requieren sesiones extensas de varias horas continuas, e incluso varias jornadas distribuidas en días distintos. Este fenómeno, impulsado por redes sociales, ha generado una demanda creciente de métodos para reducir el dolor.
Hasta hace poco, el manejo del dolor en los tatuajes se limitaba a anestésicos tópicos, compresas frías o técnicas de respiración. Sin embargo, el incremento en la complejidad y la duración de las sesiones ha motivado que algunas personas busquen anestesia para tolerar el procedimiento y disminuir el número de visitas al estudio.

En Colombia, este panorama abre un debate particular: aunque la sedación está regulada para procedimientos médicos con fines diagnósticos o , los tatuajes no tienen esa condición y se realizan en lugares que muchas veces no cumplen con condiciones mínimas de seguridad. Esta situación plantea un reto: responder a la demanda creciente sin poner en riesgo la seguridad del paciente.
Normativa aplicable y ausencia de regulación específica para la sedación en tatuajes
El marco jurídico actual combina tres normas que abordan aspectos parciales del tema. En primer lugar, la Resolución 3100 de 2019, que establece las condiciones de habilitación para los servicios de salud, define la sedación como un procedimiento médico que debe realizarse en servicios . En segundo lugar, la Resolución 2263 de 2004, reglamentaria de la Ley 711 de 2001, clasifica los tatuajes como microcirugías dentro de los de estética, sin contemplar el uso de anestesia o sedación. Finalmente, el Acuerdo 103 de 2003 del Concejo de Bogotá establece medidas higiénico-sanitarias para los estudios de tatuaje, como el uso de guantes, esterilización de instrumentos y vacunación del personal, pero no regula la intervención médica.

Adicionalmente, la Circular 2024090000157 de la Secretaría de Salud de Antioquia recordó que la sedación es un procedimiento médico que solo puede realizarse en servicios de salud habilitados. En conjunto, estas normas revelan un marco fragmentado: el tatuaje está regulado como práctica estética, mientras que la sedación se encuentra dentro del ámbito médico, sin un punto de encuentro normativo que defina específicamente lo que debe hacerse en estos casos.
Riesgos clínicos de la sedación en entornos no médicos
La sedación y la anestesia son seguras en manos expertas y en escenarios apropiados, pero los riesgos se multiplican en espacios no diseñados para atención en salud. Complicaciones como depresión respiratoria, paro cardiorrespiratorio, reacciones alérgicas graves y alteraciones hemodinámicas pueden presentarse en cualquier procedimiento anestésico. En un estudio de tatuajes, donde no hay monitores, carro de paro ni personal entrenado, estas complicaciones pueden ser letales.
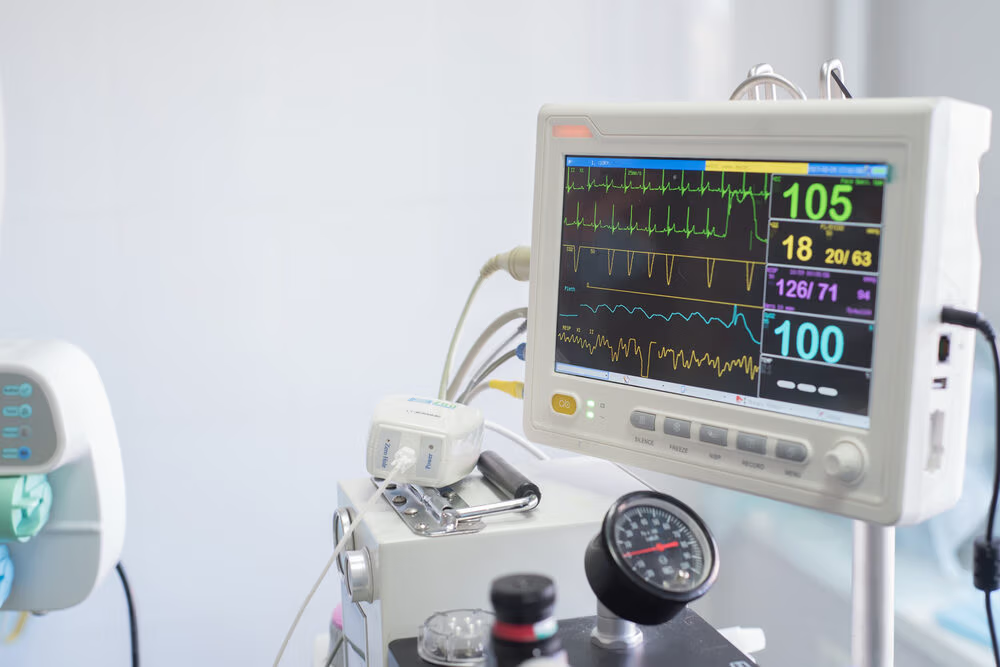
Ante una complicación, la capacidad de respuesta en un estudio de tatuajes o un domicilio es limitada, lo que compromete la seguridad del paciente y la responsabilidad profesional del médico. Adicionalmente, en esos entornos no existe cuidado postanestésico formal ni capacidad estructurada para identificar y manejar eventos adversos en la fase postoperatoria, lo cual es un componente esencial de la atención segura cuando se utiliza sedación o anestesia. La American Society of Anesthesiologists destaca que los estándares de seguridad para procedimientos que implican anestesia o sedación incluido el monitoreo de signos vitales, la evaluación preanestésica y la atención postanestésica antes de dar de alta al paciente son comparables a los de cualquier cirugía electiva y deben realizarse en instalaciones y con personal capacitado para responder a complicaciones y emergencias.
Implicaciones legales para anestesiólogos
El marco normativo colombiano establece con claridad que la inscripción como prestador y la habilitación de un servicio de salud es condición obligatoria para cualquier acto en salud, incluido el acto anestésico. La Ley 6 de 1991, por su parte, regula el ejercicio de la anestesiología y exige que se realice en condiciones de seguridad para el paciente. Por lo anterior, los anestesiólogos que realizan anestesia en sitios diferentes de aquellos que puedan responder a las necesidades mínimas del paciente, se exponen a investigaciones administrativas, disciplinarias, civiles y penales y a las consecuencias derivadas del trámite de esos procesos.
Pronunciamientos relacionados
la Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.) advirtió en mayo de 2024 que esta práctica se ubica en una zona sin regulación específica, por lo que para realizarse es necesario considerar las mejores condiciones de seguridad para los pacientes, que incluyen entornos adecuados para la atención en salud y para responder a emergencias y la participación de médicos anestesiólogos.
La American Society of Anesthesiologists (ASA), por su parte, publicó en 2025 una guía para pacientes que enfatiza que los tatuajes con anestesia deben abordarse como cualquier cirugía electiva, con evaluaciones preanestésicas completas, monitoreo continuo y cuidado postanestesia. “Elegir someterse a anestesia para un tatuaje conlleva riesgos que van más allá del tatuaje mismo y debe afrontarse con la misma seriedad que cualquier otro procedimiento quirúrgico o estético”, señaló su presidente, Donald E. Arnold, M.D.
De acuerdo con la ASA, la anestesia solo debe administrarse por médicos anestesiólogos, en instalaciones equipadas para realizar un monitoreo adecuado y responder a emergencias, de la misma forma que ocurre con procedimientos médicos como una colonoscopia o resonancia magnética. Adicionalmente, cumplir con los requisitos que aplican para cualquier cirugía electiva implica una evaluación preanestésica completa y recuperación supervisada. Además, advierte que los estudios de tatuaje no son entornos médicamente apropiados para administrar anestesia y recomienda que toda sedación sea practicada en instalaciones seleccionadas por el anestesiólogo según la salud del paciente y los riesgos asociados.
Recomendaciones para una regulación clara que priorice la seguridad del paciente y la protección profesional
En ausencia de regulación específica, las siguientes orientaciones pueden servir de referencia:
- Toda sedación debe realizarse exclusivamente en servicios habilitados y con presencia de un médico responsable del procedimiento, diferente del anestesiólogo que va realizar la sedación.
- Deben fortalecerse los controles sobre los establecimientos que ofrecen este tipo de servicios.
- Es necesario promover la educación del público y de los tatuadores sobre los riesgos y las condiciones seguras.
- Debe avanzarse en la construcción de lineamientos técnicos y consensos interdisciplinarios que permitan definir los mínimos de seguridad y responsabilidad profesional.
La convergencia de una demanda creciente y la ausencia de normatividad específica hace urgente la intervención del Ministerio de Salud y las Secretarías de Salud. Una regulación específica permitiría definir estándares mínimos de infraestructura, personal y protocolos para estas prácticas, así como clarificar las responsabilidades de los profesionales involucrados. Sin embargo, mientras esa regulación llega, la autorregulación resulta esencial, teniendo en cuenta los elementos señalados.
En suma, la sedación en procedimientos no médicos como los tatuajes plantea un desafío urgente de política sanitaria. Colombia requiere avanzar hacia un marco normativo que combine seguridad y claridad. Mientras tanto, la actuación prudente de los profesionales y la información veraz a los serán las claves para garantizar que la anestesia pueda realizarse en entornos no médicos con condiciones adecuadas.
Referencia: American Society of Anesthesiologists (ASA).
Disponible en: https://www.asahq.org/about-asa/newsroom/news-releases/2025/06/asa-guidance-on-tattoo-procedures
También te puede interesar: ¿Cómo abordar la farmacodependencia de los profesionales de la salud: acompañamiento o sanción?
